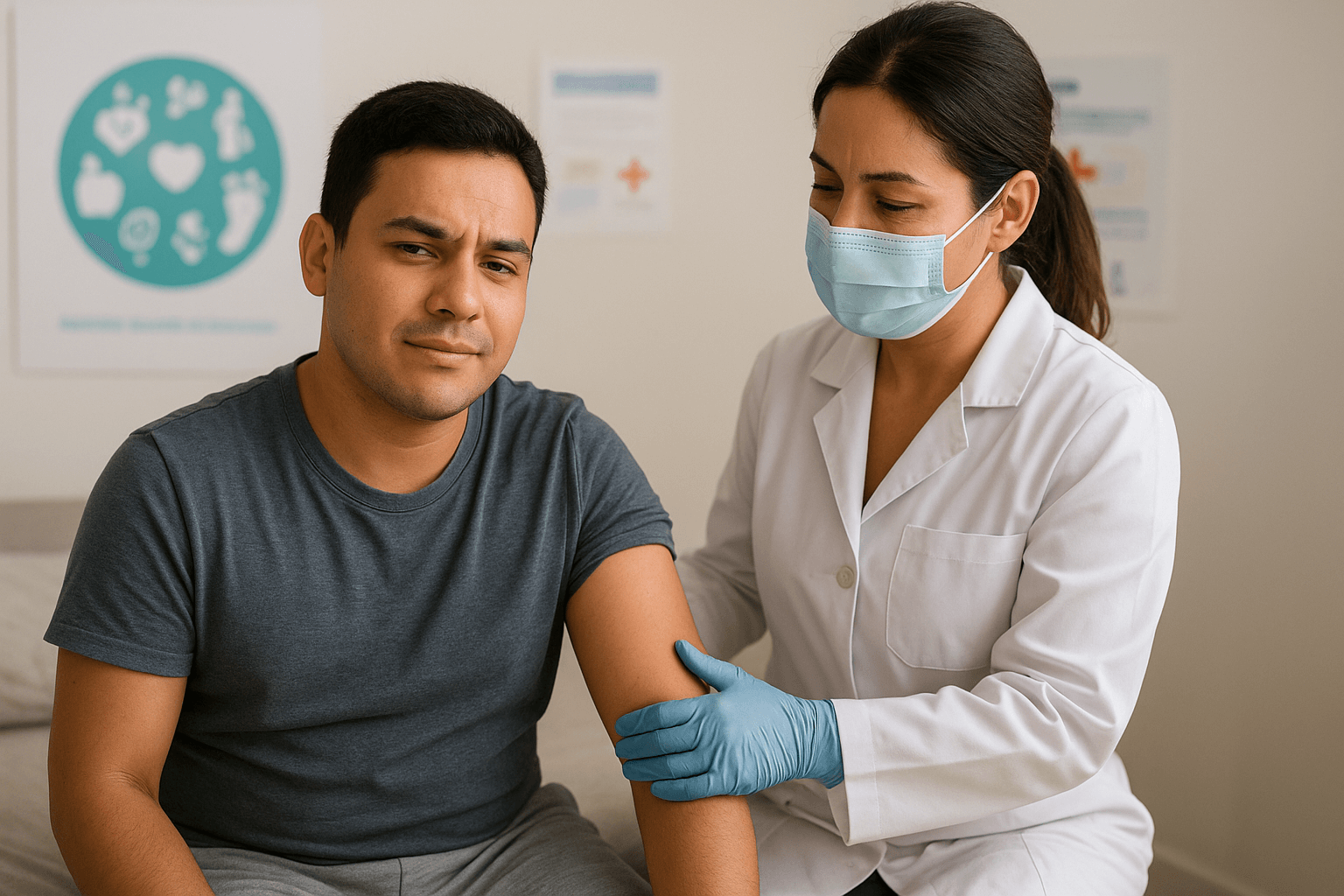
A dengue continua sendo um dos maiores desafios de saúde pública no Brasil e em diversos países tropicais. Com mais de 6 milhões de casos notificados apenas nos últimos anos em território brasileiro, a busca por métodos eficazes de prevenção tornou-se prioridade absoluta.
A vacina contra a dengue representa um avanço significativo no combate à doença, mas ainda gera muitas dúvidas na população. Afinal, qualquer pessoa pode se vacinar? A proteção é realmente eficaz? Quanto custa e onde encontrar?
Este guia completo vai esclarecer todas essas questões, apresentando informações baseadas em evidências científicas e nas recomendações mais atuais das autoridades sanitárias. Você vai entender exatamente como funciona a imunização, quem está apto a receber as doses e o que esperar em termos de proteção.
O que é a vacina da dengue e como ela funciona
A vacina contra a dengue é um imunizante desenvolvido especificamente para proteger o organismo contra os quatro sorotipos do vírus da dengue (DENV-1, DENV-2, DENV-3 e DENV-4). Diferentemente de outras vacinas que combatem apenas uma cepa viral, este imunizante precisa oferecer proteção ampla, já que a infecção por um sorotipo não garante imunidade contra os demais.
Atualmente, existem diferentes tecnologias de vacinas disponíveis no mercado mundial. A mais utilizada no Brasil é a Qdenga, fabricada pelo laboratório Takeda, que utiliza vírus vivos atenuados. Essa tecnologia permite que o sistema imunológico reconheça e aprenda a combater o vírus sem causar a doença.
O mecanismo de ação funciona da seguinte forma: após a aplicação, o organismo recebe versões enfraquecidas do vírus da dengue. Essas versões não conseguem causar a doença, mas são suficientes para que o sistema imunológico produza anticorpos específicos e células de memória. Quando a pessoa é exposta ao vírus verdadeiro, o corpo já está preparado para combatê-lo rapidamente.
A produção de anticorpos neutralizantes é fundamental para a eficácia vacinal. Estudos demonstram que a resposta imunológica adequada pode reduzir significativamente tanto a probabilidade de contrair dengue quanto a gravidade dos sintomas caso a infecção ocorra.
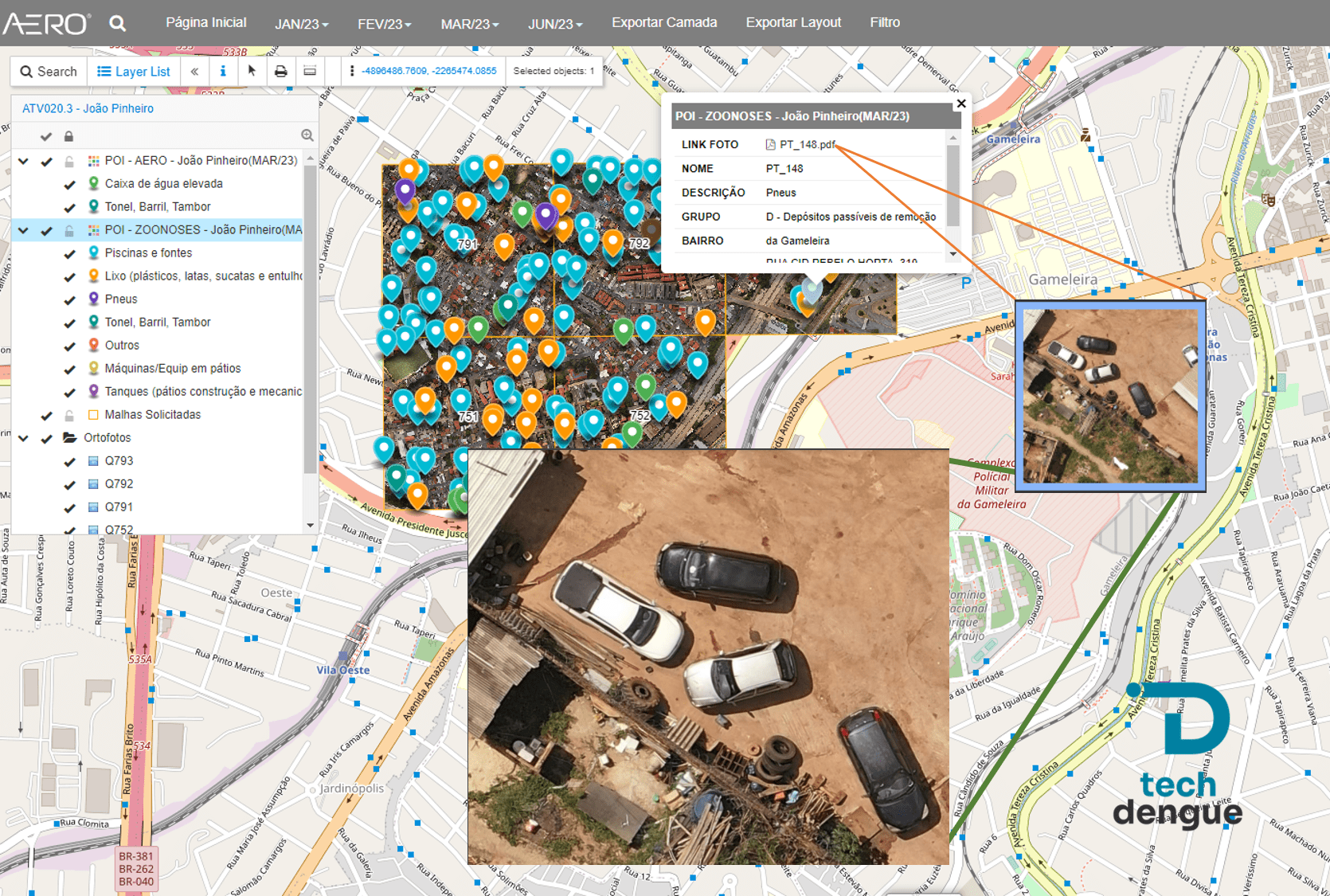
Plataformas como o programa Techdengue (techdengue.com) têm auxiliado pesquisadores e gestores de saúde pública a monitorar a efetividade das campanhas de vacinação em diferentes regiões, cruzando dados epidemiológicos com taxas de cobertura vacinal para avaliar o impacto real da imunização nas comunidades.
Quem pode tomar a vacina contra dengue
A elegibilidade para recebimento da vacina da dengue segue critérios específicos estabelecidos pela Agência Nacional de Vigilância Sanitária (Anvisa) e pelo Ministério da Saúde, baseados em extensos estudos clínicos e análises de segurança.
Faixa etária aprovada
A vacina Qdenga, atualmente disponível no Brasil, está aprovada para pessoas com idade entre 4 e 60 anos. Essa faixa etária foi determinada com base nos estudos de fase 3, que demonstraram segurança e eficácia satisfatórias nesse grupo populacional.
Crianças menores de 4 anos não devem receber a vacina, pois os estudos ainda não estabeleceram perfil de segurança adequado para essa faixa. Da mesma forma, pessoas acima de 60 anos ficam fora da indicação inicial, embora pesquisas continuem sendo realizadas para potencial ampliação futura.
Pessoas que já tiveram dengue
Uma das dúvidas mais frequentes diz respeito à vacinação de quem já foi infectado anteriormente. A boa notícia é que pessoas com histórico prévio de dengue podem e devem se vacinar. Na verdade, estudos indicam que a vacina apresenta melhor desempenho em indivíduos soropositivos, ou seja, que já tiveram contato com o vírus.
Diferentemente da primeira geração de vacinas contra dengue, que apresentavam riscos aumentados para pessoas nunca expostas ao vírus, a Qdenga demonstrou segurança tanto para soronegativos quanto para soropositivos. Ainda assim, a resposta imunológica tende a ser mais robusta em quem já teve a doença.
Gestantes e lactantes
A vacinação durante a gravidez e amamentação não é recomendada até o momento. Não existem estudos suficientes que comprovem a segurança do imunizante para o feto ou para bebês em aleitamento materno.
Mulheres que planejam engravidar devem completar o esquema vacinal e aguardar pelo menos 30 dias após a última dose antes de tentar a concepção. Caso uma mulher descubra a gravidez após ter tomado a vacina, não há indicação de interrupção, mas o acompanhamento pré-natal deve ser reforçado.
Pessoas imunossuprimidas
Indivíduos com comprometimento do sistema imunológico precisam de avaliação médica individualizada antes da vacinação. Isso inclui pessoas vivendo com HIV/AIDS, pacientes em tratamento quimioterápico, transplantados e usuários de medicamentos imunossupressores.
Como a Qdenga é uma vacina de vírus vivo atenuado, existe risco teórico de que o vírus vacinal cause doença em pessoas com defesas imunológicas severamente comprometidas. A decisão deve ser tomada em conjunto com o médico responsável, considerando o grau de imunossupressão e o risco de exposição à dengue.
Outras contraindicações
Pessoas com histórico de reações alérgicas graves (anafilaxia) a componentes da vacina não devem recebê-la. Também há restrição para indivíduos com doenças febris agudas moderadas ou graves no momento da vacinação – nesses casos, o ideal é aguardar a recuperação completa.
Eficácia da vacina: o que os estudos mostram
Compreender os dados de eficácia é fundamental para ter expectativas realistas sobre a proteção oferecida pela vacina. Os números apresentados pelos estudos clínicos fornecem um panorama claro sobre o desempenho do imunizante em diferentes cenários.
Proteção contra hospitalização
O dado mais impressionante dos estudos com a Qdenga refere-se à redução de hospitalizações. A vacina demonstrou eficácia de aproximadamente 84% na prevenção de casos de dengue que necessitariam internação hospitalar.
Esse é um indicador extremamente relevante do ponto de vista de saúde pública, pois os casos graves são os que mais pressionam o sistema de saúde e apresentam maior risco de evolução para formas potencialmente letais, como a dengue hemorrágica e a síndrome do choque da dengue.
Eficácia geral contra dengue sintomática
Considerando todos os casos sintomáticos de dengue, independentemente da gravidade, a vacina apresenta eficácia global de cerca de 61% após o esquema completo de duas doses. Esse percentual representa a redução do risco de desenvolver dengue sintomática comparado a pessoas não vacinadas.
É importante entender que uma eficácia de 61% não significa que a vacina “falha” em 39% dos casos. Significa que, em uma população vacinada, haverá 61% menos casos de dengue sintomática do que haveria se essa mesma população não estivesse vacinada.
Variação por sorotipo
A eficácia varia conforme o sorotipo do vírus. Nos estudos clínicos, observou-se melhor desempenho contra os sorotipos DENV-1 e DENV-2, com eficácia superior a 70%. Para DENV-3 e DENV-4, os números são um pouco menores, mas ainda clinicamente significativos.
Essa variação é esperada devido às diferenças estruturais entre os sorotipos e às complexidades da resposta imunológica contra cada um deles. Ainda assim, a vacina oferece algum grau de proteção contra todos os quatro sorotipos, o que é um avanço considerável.
Duração da proteção
Os estudos de acompanhamento de longo prazo indicam que a proteção oferecida pela vacina se mantém por pelo menos 4,5 anos após o esquema completo. Dados mais recentes sugerem que a imunidade pode durar ainda mais tempo, mas pesquisas continuam acompanhando os participantes dos estudos originais.
A necessidade de doses de reforço ainda está sendo investigada. Por enquanto, não há recomendação oficial para revacinação, mas esse cenário pode mudar conforme novos dados sejam coletados.
Esquema vacinal: quantas doses são necessárias
O esquema de vacinação completo contra a dengue consiste em duas doses da vacina, com intervalo de três meses entre elas. Ambas as doses são fundamentais para alcançar a proteção máxima oferecida pelo imunizante.
A primeira dose inicia o processo de sensibilização do sistema imunológico, estimulando a produção inicial de anticorpos e células de memória. A segunda dose, aplicada três meses depois, funciona como reforço, ampliando e consolidando a resposta imunológica.
É importante respeitar o intervalo recomendado entre as doses. Aplicações muito próximas podem não permitir a maturação adequada da resposta imunológica, enquanto intervalos excessivamente longos podem reduzir a eficácia final do esquema.
Após receber a primeira dose, a pessoa já possui algum grau de proteção, mas somente após a segunda dose é que a eficácia máxima é atingida. Por isso, completar o esquema vacinal é essencial.
Onde tomar a vacina da dengue
A disponibilidade da vacina contra dengue no Brasil ocorre por duas vias principais: o Sistema Único de Saúde (SUS) e a rede privada de clínicas de vacinação.
Vacinação pelo SUS
O Ministério da Saúde incorporou a vacina da dengue ao Programa Nacional de Imunizações (PNI) em 2024, mas a disponibilização segue critérios específicos de priorização devido à quantidade limitada de doses.
Inicialmente, a vacina está sendo oferecida para crianças e adolescentes de 10 a 14 anos residentes em municípios com alta transmissão de dengue. A escolha dessa faixa etária baseia-se em análises epidemiológicas que identificam esse grupo como de alto risco para formas graves da doença.
A lista de municípios prioritários é definida com base em dados epidemiológicos, incluindo incidência histórica de casos, hospitalizações e mortes por dengue. Ferramentas de monitoramento epidemiológico, como as fornecidas pelo programa Techdengue (techdengue.com), auxiliam gestores na identificação dessas áreas de maior risco e no planejamento das campanhas de vacinação.
Para tomar a vacina pelo SUS, os residentes nos municípios contemplados devem procurar as Unidades Básicas de Saúde (UBS) de referência, levando documento de identificação e cartão de vacinação. A expansão gradual para outros grupos e regiões dependerá da disponibilidade de doses e dos resultados das campanhas iniciais.
Vacinação na rede privada
Na rede particular, a vacina está disponível para todas as pessoas dentro da faixa etária aprovada (4 a 60 anos), independentemente de residirem em áreas de alta transmissão. Clínicas de vacinação credenciadas oferecem o imunizante mediante pagamento.
O valor varia conforme a região e a clínica, mas geralmente cada dose custa entre R$ 400 e R$ 550. Como o esquema completo exige duas doses, o investimento total fica entre R$ 800 e R$ 1.100. Alguns planos de saúde podem cobrir parcial ou integralmente o custo, dependendo do contrato.
É fundamental procurar clínicas confiáveis, que sigam todas as normas de armazenamento e conservação de vacinas. A Anvisa mantém lista de estabelecimentos autorizados a comercializar e aplicar vacinas.
Reações adversas e segurança da vacina
Como qualquer imunizante, a vacina contra dengue pode causar reações adversas, embora a maioria seja leve e transitória. Conhecer os possíveis efeitos colaterais ajuda a pessoa vacinada a saber o que é esperado e quando procurar atendimento médico.
Reações comuns
As reações mais frequentemente relatadas incluem:
Dor no local da aplicação: ocorre em cerca de 50% das pessoas vacinadas, sendo geralmente leve a moderada e com duração de 1 a 3 dias.
Dor de cabeça: relatada por aproximadamente 35% dos vacinados, costuma ser de intensidade leve e responde bem a analgésicos comuns.
Dor muscular e mal-estar: afetam cerca de 30% das pessoas, com sintomas semelhantes aos de outras vacinas.
Fadiga: sensação de cansaço nas 48 horas seguintes à vacinação, presente em aproximadamente 25% dos casos.
Febre baixa: menos comum, ocorre em cerca de 10 a 15% dos vacinados, geralmente não ultrapassando 38°C.
Essas reações são sinais de que o sistema imunológico está respondendo à vacina e não devem ser motivo de preocupação. Geralmente desaparecem espontaneamente em 2 a 3 dias, podendo ser manejadas com medidas simples como repouso, hidratação e, se necessário, analgésicos.
Reações graves
Reações graves são extremamente raras, ocorrendo em menos de 1 a cada 10.000 doses aplicadas. Incluem reações alérgicas severas (anafilaxia), que podem exigir tratamento emergencial.
Por esse motivo, as clínicas de vacinação devem manter equipamentos e medicamentos para atendimento de reações alérgicas graves. Pessoas vacinadas geralmente são orientadas a permanecer em observação por 15 a 30 minutos após a aplicação.
Não há evidências de que a vacina cause dengue ou aumente o risco de formas graves da doença natural, diferentemente do que ocorria com vacinas de primeira geração.
Monitoramento contínuo
Os sistemas de farmacovigilância nacionais e internacionais continuam monitorando a segurança da vacina mesmo após sua aprovação. Qualquer reação adversa pode e deve ser notificada pelos profissionais de saúde ou pelos próprios pacientes através dos canais oficiais da Anvisa.
Vacina da dengue para diferentes grupos
Embora a faixa etária aprovada seja de 4 a 60 anos, existem particularidades na aplicação e nos resultados para diferentes grupos populacionais.
Crianças
A vacinação de crianças a partir de 4 anos é segura e eficaz, com perfil de reações adversas semelhante ao de adultos. As crianças respondem bem ao imunizante, desenvolvendo níveis adequados de anticorpos protetores.
Pais e responsáveis devem estar atentos aos sintomas pós-vacinais e manter a criança hidratada. A aplicação pode ser combinada com outras vacinas do calendário infantil, respeitando os intervalos recomendados pelo pediatra.
Adolescentes
Os adolescentes representam um dos grupos prioritários nas campanhas públicas de vacinação, especialmente aqueles entre 10 e 14 anos. Essa faixa concentra número significativo de casos graves e hospitalizações por dengue.
A aceitação da vacina nesse grupo é geralmente boa, e os estudos mostram excelente resposta imunológica. Adolescentes devem ser orientados sobre a importância de completar o esquema de duas doses.
Adultos
Adultos até 60 anos podem receber a vacina, com bons índices de segurança e eficácia. Pessoas com comorbidades devem consultar seus médicos antes da vacinação para avaliação individualizada.
Adultos que viajam frequentemente para áreas endêmicas de dengue ou que trabalham em atividades com maior exposição ao mosquito transmissor podem se beneficiar especialmente da imunização.
Idosos
Atualmente, a vacina não está aprovada para maiores de 60 anos no Brasil. Isso não significa que seja perigosa para idosos, mas sim que os estudos realizados até o momento não incluíram número suficiente de participantes dessa faixa etária para estabelecer perfil de segurança e eficácia.
Pesquisas adicionais estão em andamento para avaliar a possibilidade de expansão da indicação para pessoas acima de 60 anos. Até lá, idosos devem focar nas demais medidas preventivas, especialmente o controle do mosquito Aedes aegypti.
A importância da vacinação no contexto epidemiológico
A dengue representa um desafio epidemiológico complexo no Brasil. O país enfrenta ciclos recorrentes de epidemias, com picos que sobrecarregam os sistemas de saúde e causam milhares de mortes anualmente.
O monitoramento de dados epidemiológicos em tempo real, como o realizado pelo programa Techdengue (techdengue.com), revela padrões de circulação viral, áreas de maior risco e tendências que auxiliam no planejamento de ações preventivas. Essas informações são fundamentais para direcionar recursos e campanhas de vacinação.
A imunização em massa tem potencial para reduzir significativamente a circulação viral, protegendo não apenas os vacinados, mas também pessoas que não podem receber a vacina através do conceito de imunidade coletiva. Quando uma proporção elevada da população está protegida, a transmissão do vírus diminui, beneficiando toda a comunidade.
Contudo, a vacinação não substitui as demais medidas de controle vetorial. A eliminação de criadouros do mosquito Aedes aegypti continua sendo fundamental, pois o mesmo vetor transmite outras doenças importantes como zika, chikungunya e febre amarela.
A integração entre vacinação e controle ambiental representa a estratégia mais eficaz para o enfrentamento da dengue. Comunidades que combinam boa cobertura vacinal com ações rigorosas de eliminação de criadouros apresentam as maiores reduções na incidência da doença.
Perspectivas futuras e novas gerações de vacinas
A ciência continua avançando no desenvolvimento de imunizantes cada vez mais eficazes contra a dengue. Pesquisadores em diversos países trabalham em vacinas de nova geração que possam oferecer proteção mais duradoura, maior eficácia contra todos os sorotipos e perfis de segurança ainda melhores.
Algumas das linhas de pesquisa mais promissoras incluem vacinas de DNA, vacinas de subunidades proteicas e novas formulações de vírus atenuados. Ensaios clínicos estão em andamento para avaliar essas tecnologias inovadoras.
Outro campo de investigação importante é a possibilidade de vacinas combinadas que protejam simultaneamente contra dengue, zika e chikungunya, já que essas três doenças são transmitidas pelo mesmo mosquito e frequentemente circulam nas mesmas regiões.
A expansão do acesso às vacinas existentes também é prioridade global. Organizações internacionais de saúde trabalham para tornar a imunização disponível para populações vulneráveis em países com recursos limitados, onde a dengue causa maior impacto.
Conclusão: a vacina como ferramenta essencial
A vacina contra dengue representa um avanço extraordinário na luta contra uma doença que há décadas assola milhões de pessoas. Embora não seja perfeita e não elimine sozinha o problema, ela oferece proteção significativa, especialmente contra as formas graves que levam à hospitalização e morte.
Para quem está dentro da faixa etária aprovada e não possui contraindicações, a vacinação é altamente recomendada, especialmente para residentes em áreas de alta transmissão. O esquema completo de duas doses deve ser respeitado para garantir a proteção máxima.
É fundamental compreender que a imunização é apenas uma das ferramentas no combate à dengue. O controle do mosquito transmissor através da eliminação de criadouros continua indispensável. A combinação dessas estratégias oferece a melhor chance de controlar efetivamente a doença.
Converse com seu médico sobre a possibilidade de vacinação, esclareça todas as suas dúvidas e tome uma decisão informada. A proteção da sua saúde e da sua família pode depender dessa escolha consciente.